INFLUENZA: PREVENIRE O CURARE?
le origini, il contagio, i sintomi, la prevenzione e la vaccinazione
L’influenza è una infezione virale acuta generalmente a carattere stagionale. È altamente contagiosa e per la sua ubiquità e variabilità antigenica rappresenta un notevole problema per la Sanità Pubblica. Ogni anno l’influenza colpisce centinaia di milioni di individui con ripercussioni socio-economico-sanitarie in tutto il mondo: può essere epidemica o pandemica. È provocata da un virus appartenente alla famiglia delle Orthomyxoviridee, genere Orthomyxovirus che facilmente si diffonde nell’aria attraverso aerosol da individuo ad individuo. Benché la malattia abbia carattere stagionale, il virus dell’influenza circola tutto l’anno. Tale patologia si verifica nell’emisfero boreale durante il periodo invernale a causa del freddo e dell’umidità, condizioni che favoriscono la sopravvivenza e diffusione del virus.
Secondo l’Organizzazione Mondiale della Sanità (OMS), l’influenza colpisce il 5-15% della popolazione mondiale, facendo ammalare circa 5 milioni di persone ogni anno con 250-500 mila decessi annui.
ORIGINI - Il termine influenza, dal latino “influentia”, riflette la credenza diffusa nell’antica Roma che la comparsa delle epidemie fosse strettamente correlata alle congiunzioni sfavorevoli degli astri. La prima descrizione di epidemia fu del medico greco Ippocrate e risale al 412 a.C (alcune note sono riportate in una delle tante opere contenute nel Corpus Hippocraticum). Recentemente alcuni ricercatori hanno ipotizzato che la peste di Atene (430-427 a.C.), descritta da Tucidide, fosse in realtà un’epidemia di influenza acuita da complicazioni. Altra importante epidemia influenzale è datata 1173. Inoltre numerose “descrizioni cliniche” risalgono al 1562: un’accurata relazione di Randolf riporta che ad Edimburgo furono segnalati sintomi quali emorragie nasali, polmoniti e condizioni serie in donne gravide.
La ricerca scientifica dell’agente eziologico della malattia fu intrapresa per la prima volta durante la pandemia del 1890 dall’igenista e batteriologo Richard Friedrich Johannes Pfeiffer, il quale isolò da soggetti ammalati un batterio (Haemophilus influezae) ritenuto erroneamente l’agente della malattia. Nel 1931 Richard Erwin Shope studiando l’influenza del suino, stabilì una similitudine epidemiologica e sintomatologica tra tale malattia e l’influenza dell’uomo, tanto che da alcuni studiosi fu poi avanzata l’ipotesi che l’influenza del suino si potesse originare da un virus umano. Nel 1933 il virus dell’influenza fu isolato a Londra da W. Smith, C.H. Andrew e P.P. Laidlaw del National Institute for Medical Research. Indagini di siero-archeologia hanno evidenziato che virus antigeneticamente simili a quelli attualmente circolanti erano già presenti nell’uomo nella seconda metà dell’Ottocento.
 PANDEMIE -
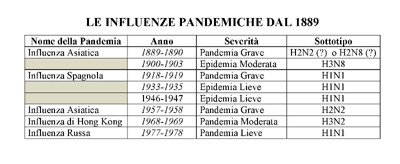
PANDEMIE - Fin dall’antichità le pandemie influenzali hanno innescato la paura di una calamità causata da una malattia infettiva in grado di propagarsi in tutto il mondo. Sono state ben documentate nella storia: si verificano ad intervalli di tempo imprevedibili, causando a seconda dei casi molti decessi o nei giovani o nelle persone anziane. Tra il XVI ed il XIX secolo la letteratura ha catalogato molteplici pandemie: la prima risale al 1580, quando il virus si sviluppò in Asia propagandosi in Europa attraverso l’Africa. Nel 1889-1890 si manifesta quella originatasi in Siberia: propagatasi alla Russia contagiò anche l’Europa. Da allora sono state descritte 31 pandemie succedutesi ad intervalli più o meno regolari nel corso dei secoli.
Le più recenti sviluppatesi nel XX secolo sono state: l’Influenza Russa - Tipo A - sottotipo H1N1 nel 1977-1978 (rapporto di morbilità e decessi basso); l’Influenza di Hong Kong - Tipo A - sottotipo H3N2; l’Influenza Asiatica - Tipo A - sottotipo H2N2 nel 1968-1969 (alta morbilità e bassa percentuale di exitus). Una delle peggiori che siano mai state registrate si è manifestata nel 1918-1920: Influenza Spagnola - Tipo A - sottotipo H1N1, conosciuta anche come “Grande Influenza” la quale colpì il 50% della popolazione mondiale provocando presumibilmente 50-100 milioni di decessi.
Riferendosi a tale influenza un medico scrisse: «…Una delle complicazioni più impressionanti è l’emorragia dalle membrane delle mucose, specialmente il naso, lo stomaco e l’intestino. Può accadere anche il sanguinamento dalle orecchie o da petecchie emorragiche sulla pelle».
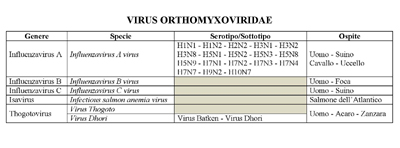
TIPOLOGIE INFLUENZALI - L’influenza raggruppa 5 specie di virus: Influenzavirus A; Influenzavirus B; Influenzavirus C; Thogovirus e Isavirus. Tali virus sono costituiti da un involucro esterno che contiene gli antigeni di superficie e da una componente interna, la ribonucleina. In base agli antigeni interni, i virus sono classificati: “Tipo A” - “Tipo B” - “Tipo C”.
I virologi distinguono le forme influenzali “Tipo A” in base alle differenze tra le glicoproteine di superficie esterna del virus: l’emoagglutinina (contrassegnata dalla lettera H) e la neuramminidasi (contrassegnata dalla lettera N). Finora nei virus influenzali di “Tipo A”, i quali circolano sia nell’uomo che negli animali, sono stati identificati almeno 16 sottotipi di emoagglutinina HA (da H1 a H16) e 9 sottotipi di neuramminidasi NA (da N1 a N9) con 144 combinazioni possibili. Infetta l’uomo e i suini e può provocare gravi epidemie.
Il virus “Tipo B” costituisce un gruppo più uniforme: è quasi esclusivamente un patogeno umano. Possiede una forma di emoagglutinina e una di neuramminidasi, benché le sequenze di amminoacidi possano divergere lievemente tra i ceppi. Tale virus muta con un tasso da 2 a 3 volte inferiore rispetto al virus “Tipo A” e tende a generare epidemie locali.
Il virus di “Tipo C” non và incontro ad alcuna variazione, rivestendo pertanto scarso valore epidemiologico.
All’incirca ogni 20 anni, il virus dell’influenza subisce mutazioni sostanziali. A causa dei mezzi di comunicazione moderni, l’influenza si diffonde con estrema rapidità e quando si verificano le suddette mutazioni, spesso ne consegue una pandemia.
Una delle peculiarità dei virus influenzali è rappresentata dalla loro grande variabilità genetica suddividibile in:
1. antigenic shift con cambiamenti maggiori e costituzione di nuovi sottotipi, responsabili sia di grandi epidemie che di pandemie;
2. antigenic drift con cambiamenti minori, associati a casi sporadici o piccole epidemie.
Il virus influenzale “Tipo A” può andare incontro sia a shift che a drift antigenici. Può essere responsabile di epidemie e pandemie e a casi sporadici: infetta anche animali.
Il virus influenzale “Tipo B” può andare incontro a piccole modificazioni ed è quindi responsabile di epidemie e di casi sporadici: infetta solo l’uomo.
Il virus influenzale “Tipo C” stabile, provoca infezioni asintomatiche e casi sporadici.
I virus influenzali “Tipo A” e “Tipo B” hanno una forte tendenza a mutare e rimescolare radicalmente il loro assetto genetico. Acquisiscono così cambiamenti nelle proteine di superficie, determinando la comparsa di sottotipi nuovi dal punto di vista antigenico, permettendo un’immunità nell’individuo che in passato ha subito l’infezione influenzale.
Si tratta generalmente di lievi modifiche, così che il nuovo virus si rileva simile ai ceppi precedenti. Se il virus subisce una mutazione più ampia, nasce un ceppo completamente nuovo che provoca una pandemia influenzale.
Le “fonti” che permettono la trasmissione dei virus dell’influenza “Tipo A” sono: le balene e le foche (H3, H4, H7); gli uccelli sia domestici che selvativci (H1-16); i cavalli (H3, H7); i suini (H1, H2, H3).
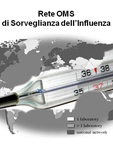
Per fronteggiare l’impatto socio-economico-sanitario di questa malattia, l’Organizzazione Mondiale della Sanità ha messo a punto dal 1950 un programma: il WHO INFLUENZA PROGRAMME (World Health Organization). Il fine del programma è di monitorare la situazione sanitaria mondiale per prevedere di anno in anno il rischio epidemico valutando quali nuove varianti di virus debbano essere utilizzate nella preparazione dei vaccini per la stagione successiva.
Anche a livello europeo, dal 1985 è stato creato un sistema di sorveglianza epidemiologica: l’EUROPEAN INFLUENZA SURVEILLANCE SCHEME. Tale sistema di sorveglianza, studia le modalità di insorgenza dell’influenza.
In Italia, dal 1999 è attiva una rete di sorveglianza nazionale: INFLUNET. Essa è coordinata dal Ministero della Salute in collaborazione con l’Istituto Superiore di Sanità (ISS), con il Centro Interuniversitario per la Ricerca sull’Influenza (CIRI), con gli Assessorati Regionali alla Sanità con di circa 900 medici di medicina generale e pediatri, oltre che con laboratori di riferimento per l’influenza in grado di fornire rapporti settimanali all’Euroean Influenza Surveillance Scheme (EISS). Per raggiungere questo obiettivo l’Organizzazione Mondiale della Sanità svolge sorveglianza continua e globale attraverso 83 laboratori nazionali distribuiti nel mondo e 4 centri di riferimento internazionali (Londra, Atlanta, Melbourne e Tokio) in grado di isolare rapidamente i virus influenzali circolanti.
La vigilanza epidemiologica rende inoltre possibile l’identificazione dei ceppi in circolazione, assicurando una caratterizzazione aggiornata che è necessaria per lo sviluppo di vaccini efficaci.
 CONTAGIO -
CONTAGIO - Il virus dell’influenza si diffonde nell’aria, trasmettendosi generalmente da individuo ad individuo per via aerea tramite le “goccioline di flugge” emesse con lo starnuto o anche con il semplice parlare. Facile perciò il contagio in ambienti e comunità chiuse, nonché in ambito familiare.
Generalmente l’influenza si contrae circa un giorno prima dell’insorgenza dei sintomi. I bambini e gli anziani possono rimanere infetti per periodi più lunghi se dispongono di un sistema immunitario più debole diventando di fatto (soprattutto i bambini) serbatoi d’infezione.
SINTOMI - L’influenza compare dopo un breve periodo di incubazione (1-5 giorni) durante il quale il virus può già essere trasmesso dal soggetto infetto. La sintomatologia accomuna l’influenza a molte altre malattie infettive sostenute da diversi agenti biologici di natura batterica e virale.
I sintomi possono manifestarsi variabilmente con malessere generale, dolori osteo-articolari e muscolari, cefalea, astenia oltre ad affezioni delle prime vie respiratorie (mal di gola, tosse secca, rinite). Tali sintomi sono difficilmente distinguibili da quelli causati da altri patogeni respiratori o dell’apparato gastrointestinale (nausea, vomito, diarrea). Inoltre febbre elevata nelle infezioni provocate dai virus “Tipo A”, moderata in quelle causate dal “Tipo B”.
In generale la malattia si risolve nell’arco di pochi giorni per la maggior parte delle persone, sebbene tosse e malessere possono persistere anche per più di 15 giorni. Nei bambini più piccoli, negli anziani, negli individui immunodepressi, in gravidanza, nei soggetti affetti da patologie cardiovascolari o respiratorie croniche possono insorgere complicanze anche severe.
PREVENZIONE - Come già detto il veicolo di trasmissione inter-umana del virus avviene attraverso particelle di aerosol e per contatto con superfici contaminate; pertanto può essere trasmesso anche per via indiretta attraverso il contatto con mani infettate. L’arma più efficace per proteggersi dell’influenza resta sicuramente la prevenzione. Recentemente l’agenzia europea per la prevenzione ed il controllo dell’influenza (l’European Centre for Disease Prevention and Control) ha focalizzato l’attenzione su una serie di importanti misure di protezione personali, non farmacologiche, utili per ridurre la trasmissione del virus dell’influenza:
1. Lavare accuratamente le mani con acqua e sapone (specialmente dopo aver tossito o starnutito e dopo aver frequentato luoghi pubblici);
2. Coprire la bocca ed il naso quando si starnutisce o tossisce (dopo lavarsi le mani); usare fazzoletti di carta usa e getta;
3. Isolamento volontario a casa delle persone con malattie respiratorie febbrili specie in fase iniziale.
La prevenzione può essere maggiormente efficace se si osservano le norme igieniche, spesso ripetute e quasi mai applicate. In particolare, come rileva l’Organizzazione Mondiale della Sanità, un gesto semplice, ed economico, come il lavarsi spesso le mani, costituisce un rimedio utile per ridurre la diffusione dei virus influenzali, così come di altri agenti infettivi.
VACCINAZIONE - La vaccinazione antinfluenzale è il metodo più efficace per prevenire e ridurre l’influenza e le gravi complicanze. L’efficacia della vaccinazione dipende soprattutto dal grado di somiglianza tra i virus nel vaccino e quelli in circolazione.
Secondo l’OMS la vaccinazione antinfluenzale garantisce un’efficacia, negli adulti sani che varia dal 70% al 90% nel prevenire l’influenza o le complicanze ad essa riconducibile, riducendo la mortalità del 70-80%.
Per ogni vaccino la composizione antigenica ed i ceppi per la stagione in corso nell’emisfero nord, sono stabiliti dall’Organizzazione Mondiale della Sanità e dalla Commissione della Comunità Europea.
Attraverso i 112 centri nazionali di monitoraggio mondiale dell’influenza: Global Influenza Surveillance Network (rete creata dall’OMS per raccoglie campioni di virus dell’influenza), vengono classificati i diversi ceppi che esistono in circolazione. Sulla base dei dati raccolti da Febbraio all’inizio della stagione influenzale vengono prodotte quantità necessarie di vaccino necessarie alla commercializzazione ed è solo un’approssimazione basata sui ceppi dell’anno precedente.
La vaccinazione è soprattutto raccomandata ai soggetti a rischio: anziani, diabetici, cardiopatici, pazienti affetti da patologie dell’apparato respiratorio, patologie neoplastiche o con deficit immunitari. Vaccinarsi è anche una forma di rispetto verso chi è più debole e vulnerabile.
(di Daniele Berardi - del 2009-10-15)
articolo visto 8112 volte

